5. Frankfurter Fortbildungskurs für Refraktive Chirurgie (Teil 1)
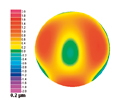

Neue diagnostische Verfahren in der Refraktiven Chirurgie bildeten das Eingangsthema, mit dem Prof. Dr. T. Kohnen einen umfassenden Überblick über die zurzeit gängigen diagnostischen Möglichkeiten der Lasertechnologie gab. Bei der Berechnung der Hornhautoberfläche nach dem Placidoverfahren kann eine Messung der sagittalen oder der tangentialen Hornhaut-Radien erfolgen. Im Rahmen der Messung der sagittalen Hornhaut-Radien erfolgt eine Messung der Tangenten bezüglich der optischen Achse. Bei den tangentialen Hornhautradien wird eine Messung der reinen lokalen Krümmungen im jeweiligen Messpunkt durchgeführt. So findet die Messung der sagittalen Hornhautradien bei den meisten Standardmessungen für die refraktive Chirurgie Verwendung. Sie gibt Auskunft über die Brechkraft und die optische Achse. Der Vorteil der Messung der tangentialen Hornhautradien hingegen ist, dass lokale Irregu-laritäten besser dargestellt werden können. Eine wichtige Anwendung hierbei ist das Keratokonus-Screening. Dafür sollten neben den Resultaten des Spaltlampenbefundes auch eine hornhauttopographische Darstellung herangezogen werden. Verdäch-tig sind Unterschiede von mehr als 2 dpt zwischen unterer und oberer Hornhautbrechkraft. Auch eine Differenz von mehr als 100 m zwischen dem dickstem und dünnstem Hornhautpunkt und ein Irregularitätsindex größer 2,0 im Orbscan können Zeichen eines Keratokonus sein, so Kohnen.
In einer Studie konnte Kohnen zeigen, dass der frühe Kerato-konus signifikante Veränderungen des cornealen Aberrations-musters aufweist. Auch können klinisch unauffällige Partner-augen von Augen mit frühem Keratokonus vielmehr als Augen mit subklinischem Keratokonus angesehen werden. Um nun diese Augen diagnostisch erfassen zu können, ist der vertikal asymmetrische Zernike-Koeffizient (die Darstellung des prismatischen Fehlers beziehungsweise des Comas) sehr hilfreich. Für die Messung der Hornhautdicke werden zurzeit akustische Messungen mit dem Ultraschall-A-Scan und optische Messungen zum Beispiel mit der optischen Kohärenz-Tomographie (OCT) angeboten. Der Vorteil des OCT besteht darin, dass darüber hinaus auch Informationen über die Vorderkammerdimensionen, den Kammerwinkel und die Distanzen des Vorderabschnitts gewonnen werden können. Allgemein bekannt ist, dass die Pupillen-größe im Rahmen eines refraktiven Eingriffs berücksichtigt werden muss. Da es bezüglich der Beleuchtungsstärke eine große Streuung der gemessenen Pupillengrößen gibt, zeigte die Studie, dass besonders der niedrig mesopische Bereich eine valide Messung der Pupillengröße ermöglicht. In diesem Zusammen-hang sollte auch erwähnt werden, dass eine im Laser integrierte Iriserkennung den Lasereingriff in puncto Patientenerkennung sehr verwechslungssicher macht. Zur Sicherheit eines verantwortungsbewussten refraktiven Eingriffs gehört auch, dass dem Patienten ein refraktiver Pass ausgehändigt wird, um eine weitere sichere postoperative Betreuung zu gewährleisten.
Mikrokeratome und Excimerlaser
Prof. Dr. Markus Kohlhaas (Dresden) gab dem Auditorium in seinem anschließenden Vortag einen Überblick über die aktuellen Mikrokeratome und Excimerlaser. Bei den Mikrokeratomen wird zwischen Lineare oder Pivoting (Zapfen) Systemen unterschieden. Beim Pivoting System handelt es sich um rotierende Mikrokeratome, die horizontal oder vertikal schneiden können. So erfolgt der Schnitt während einer walzenförmigen Eindellung, die quer zu Vorwärtsbewegung des Schnittkopfes über die Kornea läuft. Ein Vorteil dieses Systems ist der geringe Platzbedarf und die schnelle Verfahrensweise. Dennoch sollte bei diesem System berücksichtigt werden, dass durch die Aufwärtsbewegung während des Schnittes der notwendige Sog des Fixationsringes beeinflusst werden kann. Kohlhaas erwähnte in seinem Vortrag auch, dass man bei den Mikrokeratomen aus historischer Sicht solche mit manuellem und automatisiertem Vorschub unterscheidet. Während die manuellen Systeme kaum noch Verwendung finden, haben sich heute weitestgehend automatisierte Systeme etabliert. Darüber hinaus gibt es Systeme die mit einem Motor oder mit zwei Motoren betrieben werden. Ebenso können Einweg- (disposable) und Mehrwegsysteme unterschieden werden.
Generell, so der Referent, wird in den letzten Jahren eine rasante technische Entwicklung beobachtet. Dementsprechend weisen die Mikrokeratome zunehmend variable Saugringe, präzisere Schnitttiefen, eine leichtere Handhabung und eine sichere Schnittführungen auf. Auch bei den Lasersystemen zeichnen sich technische Weiterentwicklungen ab. So geht der Trend zunehmend zur wellenfrontgesteuerten LASIK. Unterschieden wird hier zwischen der kornealen und der gesamten Wellenfront. Je nach Hersteller kann der Operateur den jeweiligen Modus selbst auswählen. Die Strahlencharakteristik kann entweder eine Scanning Flying Spot oder eine Flying Spot Technik sein. Allen neuen Systemen gemeinsam ist, dass sie über einen Eye-Tracker verfügen.
Femtosekundenlaser
Über eine neue Form der Hornhautchirurgie mit dem Femtose-kundenlaser berichtete der Physiker Prof. Dr. Karsten König. Untersuchungen haben gezeigt, dass dieser Laser der Schnittpräzision der üblichen Mikrokeratome gewachsen ist. Auch benötigt diese Schnitttechnik eine geringere Sogleistung als übliche Mikrokeratome. Nach Meinung des am Fraunhofer-Institut und an der Universität des Saarlandes beschäftigten Physikers sollten aber noch weitere Studien erfolgen um die Anwendbarkeit dieses Lasersystems zu vervollständigen.
Referenten des 5. FFRC:
Von links nach rechts: Prof. Dr. Markus Kohlhaas (Dresden),
Prof. Dr. Michael C. Knorz (Mannheim), Dipl.-Ing. Jörg Hassel (München),
Prof. Dr. Rudy Nuijts (Maastricht), Prof. Dr. Thomas Neuhann (München),
Prof. Dr. Thomas Kohnen (Frankfurt), Dr. Christoph Winkler von Mohrenfels
(München, Ersatz für den erkrankten Prof. Lohmann),
Prof. Dr. rer. nat. Karsten König (Saarbrücken).
Aus der alz augenklinik (München) berichtete anschließend Prof. Dr. Thomas Neuhann von seinen praktischen Erfahrungen mit dem Femtosekundenlaser. Der Femto-LASIK wird nachgesagt, dass diese einen präziseren Flap im Sinne einer definierten Dicke schneidet und eine schnellere Visus-Rehabilitation ermöglicht. Auch soll es bei dieser Technik zu keiner Regression und keiner Induktion von Aberrationen kommen. Als nachteilig gelten die längere OP-Dauer und die längere Ansaugzeit bei einem geringeren Sog. Ferner kann nach der Femto-LASIK als unerwünschte Nebenwirkung eine extreme Lichtempfindlichkeit im Sinne eines Transient Ligh Sensitivity Syndrom (TLS) auftreten. In einer Erhebung mit der Femto-LASIK konnte Neuhann in der alz augenklinik feststellen, dass diese Technik im Vergleich zu der Mikrokeratom LASIK im Rahmen seiner sechs monatigen Erhebungen als sichere Technik zu werten ist.
Komplikationen der LASIK
Zum Abschluss des Basisteils berichtete Prof. Dr. Michael C. Knorz (Mannheim) über die Komplikationen der LASIK. Typische Probleme einer LASIK können das Trockene Auge, Epitheldefekte, diffuse lamelläre Keratitis (DLK), Halos und eine Keratektasie sein. Es ist die Aufgabe des Augenarztes, den Patienten über die etwaigen Risiken zu informieren und durch eine gründliche Voruntersuchung diese Nebenwirkungen zu minimieren. Besonders das postoperative Trockene Auge kann nach Meinung des Referanten neuerdings auch mit Ciclosporin AT (Restasis, in den USA zugelassenes Präparat) behandelt werden. Zur Prävention von Epitheldefekte sollte präoperativ kein Povidon-Jod gegeben und die Funktionstüchtigkeit des Mikro-keratoms vor jeder Operation getestet werden, so Knorz. Eine wichtige Aufgabe des Ophthalmochirurgen ist die konsequente Behandlung von Epitheldefekte. Daher werden postoperative Falten im Flap unmittelbar in den ersten postoperativen Tagen behandelt. Dabei wird der Schnittrand geöffnet und unter Spülen der Flap möglichst faltenfrei ausgestrichen. Eine DLK und eine TLS müssen umgehend mit lokalen Steroiden behandelt werden.
Auch Keratektasien seien weitestgehend vermeidbar. So muss bereits bei der Voruntersuchung berücksichtigt werden, dass eine LASIK bei einer Hornhautdicke unter 500 m obsolet ist. Ferner sollte eine Ablation maximal 120 µm betragen und bei der Berechnung müssen immer 50 m für eine Re-OP belassen werden. Im Rahmen der Laser Epithelial Keratomileusis (LASEK) werden die Techniken nach der Camellin´s oder die Butterly Technik (Vinciguerra) vorgestellt. Die Indikation für eine LASEK kann eine Myopie bis maximal -8,0 dpt und ein Astig-matismus von maximal 5 dpt sein. Allerdings ist nach Ansicht von Knorz eine Behandlung der Hyperopie mit der LASEK kontraindiziert. Der Vorteil der LASEK besteht darin, dass auch noch dünnere Hornhäute refraktiv behandelt werden können. Nachteilig ist hingegen die vorübergehende postoperative Kontaktlinsenverordnung. Entsprechen wird oft ein Fremdkör-pergefühl und insgesamt eine langsamere visuelle Rehabilitation beobachtet.
Asphärische Ablation
Über seine Erfahrungen mit der asphärischen Ablation berichtete Prof. Dr. Thomas Neuhann. Die Krümmung der Hornhaut kann eine oblate Krümmung (zentral flach und peripher steil) oder eine prolate Krümmung (zentral steil und peripher flach) aufweisen. Um diesen Unterschieden gerecht zu werden, muss auch die Laserbehandlung auf die Hornhaut abgestimmt werden. Die bis dato oft durchgeführte Standardbehandlung mit sphärischen Ablationsalgorithmen reduziert zwar das sphärische Äquivalent, vernachlässigt aber die individuelle Irregularität. Bei der wellenfrontbasierten Behandlung werden hingegen viele Variable korrigiert, deren Funktion bis dato noch unverstanden ist. In einer Patientenstudie zwischen dem Zyoptix TS Asphärisch und dem Zyoptix TS konnte beobachtet werden, dass die asphärische Technik weniger sphärische Aberrationen und weniger höhere Aberrationen produziert. Auch wurde dabei die prolate Horn-hautform besser erhalten.
Sekundärbehandlungen
Zum Abschluss der Hornhautchirurgie berichtete Prof. Dr. T. Kohnen von Sekundärbehandlungen. Meist sind eine primäre Unterkorrektur oder Überkorrektur, ein induzierter Astigma-tismus, optische Phänomene oder eine Regression der Grund für eine Nachbehandlung. Grundsätzlich darf eine Nachbehandlung nur bei stabilen Refraktionsverhältnisse erfolgen. Zu berücksichtigen ist, dass ein Flap noch mehrere Jahre postoperativ angehoben werden kann. Daher sollte ein neuer Schnitt nur dann gelegt werden, wenn eine Wiedereröffnung nicht möglich ist. Der neue Flap darf allerdings nicht dünner sein als bei der Voroperation. Beobachtungen haben gezeigt, dass ein Anheben innerhalb der ersten drei Monate sehr leicht möglich ist. Erst danach findet eine feste Verwachsung nur am Rand statt. Wenn bei einer geplanten Nachbehandlung das Interface gefunden wurde, kann in der Regel mit einem speziellen Spatel der Flap unterminiert und zurückgeklappt werden. Die Laserbehandlung sollte nun vorzugsweise auf dem alten Bett durchgeführt werden. Natürlich darf für die Nachbehandlung nicht die aktuelle Hornhautdicke, sondern es muss die Restdicke der Erstbehandlung (Refraktiver Pass) zur Berechnung herangezogen werden.
Die Verwendung einer intraoperativen Pachymetrie erweist sich in diesen Fällen als sehr vorteilhaft. Zur Behandlung eines Rest-Astigmatismus kann man sich auch einer limbal relaxierten Inzison bedienen. Dabei sollte allerdings ein Schnitt auf dem LASIK–Flap vermeiden werden. Kohnen berichtete von einer Studie mit der optimierten refraktiven Keratotomie (ORK, Fa. Schwind). Hierbei handelt es sich um ein Topographiegestütztes Aberrome-triesystem zur Nachkorrektur von LASIK-Behandlungen mit schlechtem postoperativem Ergebnis (Glare und Halos). Im Rahmen seiner Beobachtung zeigten sich sehr vielversprechende Ergebnisse. So konnte eine gezielte Behandlung der Asphärizität, der höheren Aberration und der sphärischen Aberration erreicht werden. Darüber hinaus beschrieben die Patienten nach der ORK ein verbessertes Kontrastsehen unter photopischen und mesopischen Bedingungen.
Teil 2 zu Refraktiver Linsenchirurgie und Komplikation folgt in der nächsten Ausgabe.





